Síndrome de Haglund: Guia Completo para Entender e Tratar a Dor no Calcanhar
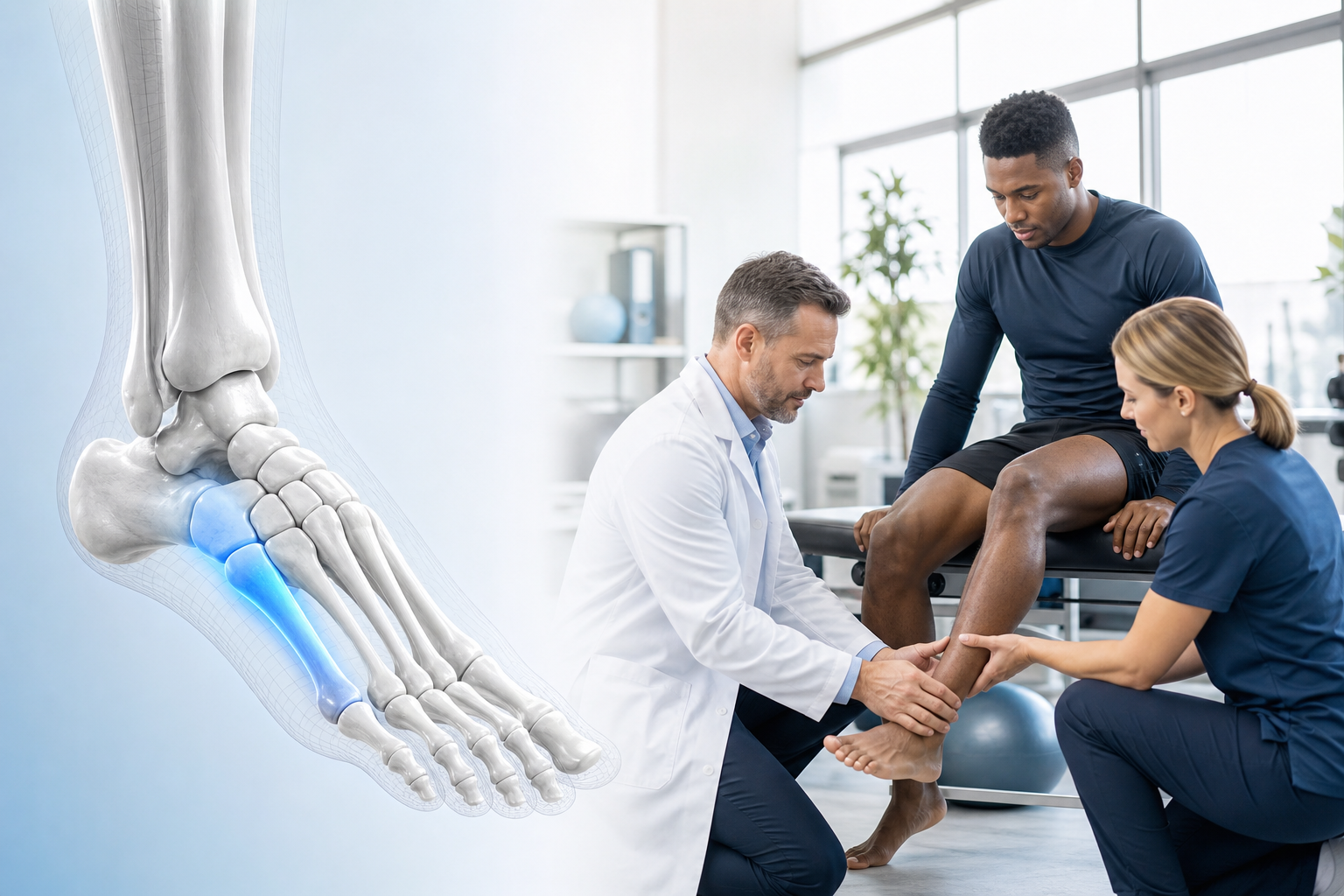
A dor na parte de trás do calcanhar é um incômodo bastante comum, que pode atrapalhar desde uma caminhada casual até a prática de esportes. Muitas vezes, essa dor é atribuída a causas genéricas, mas em alguns casos, ela pode ser um sinal da Síndrome de Haglund.
Mas o que é exatamente essa condição? E como saber se você está sofrendo dela? Neste guia completo, o Dr. Felipe Serzedello, especialista em pé e tornozelo, desvenda todos os mistérios da Síndrome de Haglund. Você aprenderá sobre a anatomia do calcanhar, os sintomas, as causas, os fatores de risco e as melhores opções de tratamento, desde as mais conservadoras até as cirúrgicas, sempre visando o seu bem-estar.
O Que é a Síndrome de Haglund e Por Que Você Deve se Preocupar?
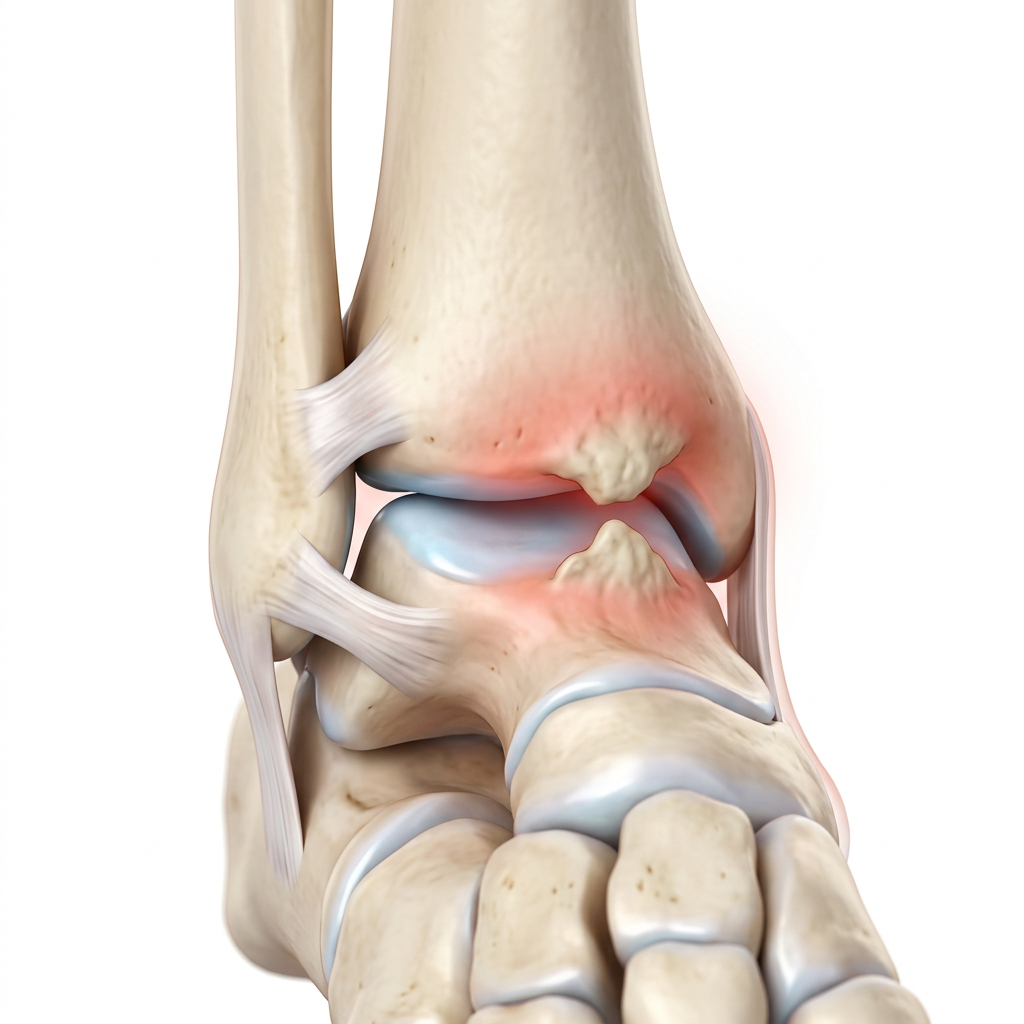
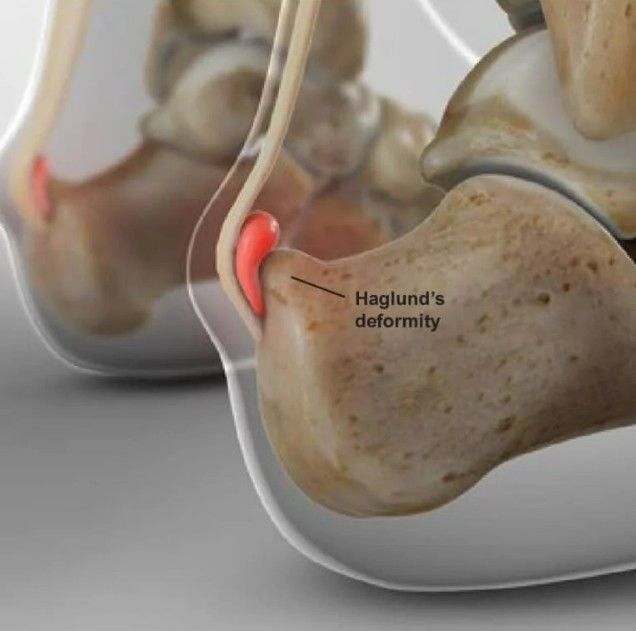
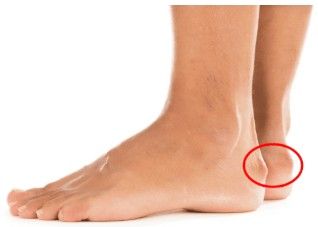
A Síndrome de Haglund é uma condição que afeta a parte de trás do calcanhar, onde o osso do calcanhar (calcâneo) apresenta uma proeminência óssea.
Essa protuberância, muitas vezes apelidada de "calcanhar de bomba" ou "deformidade de Haglund", pode causar atrito constante com o tendão de Aquiles e a bursa retrocalcaneana (uma pequena bolsa de líquido que serve como "amortecedor" entre o tendão e o osso).
Quando esse atrito acontece de forma repetitiva, seja pelo uso de calçados inadequados ou por fatores anatômicos, ele provoca inflamação e dor intensa na região. Ignorar esses sintomas pode levar a problemas mais sérios, como a bursite crônica (inflamação da bursa) ou até mesmo a degeneração do tendão de Aquiles (tendinose), tornando o tratamento mais complexo.
Por isso, entender a condição e buscar ajuda médica cedo é fundamental para aliviar a dor e evitar complicações.
Qual a Anatomia do Calcanhar e Quais Estruturas Estão Envolvidas na Síndrome de Haglund?
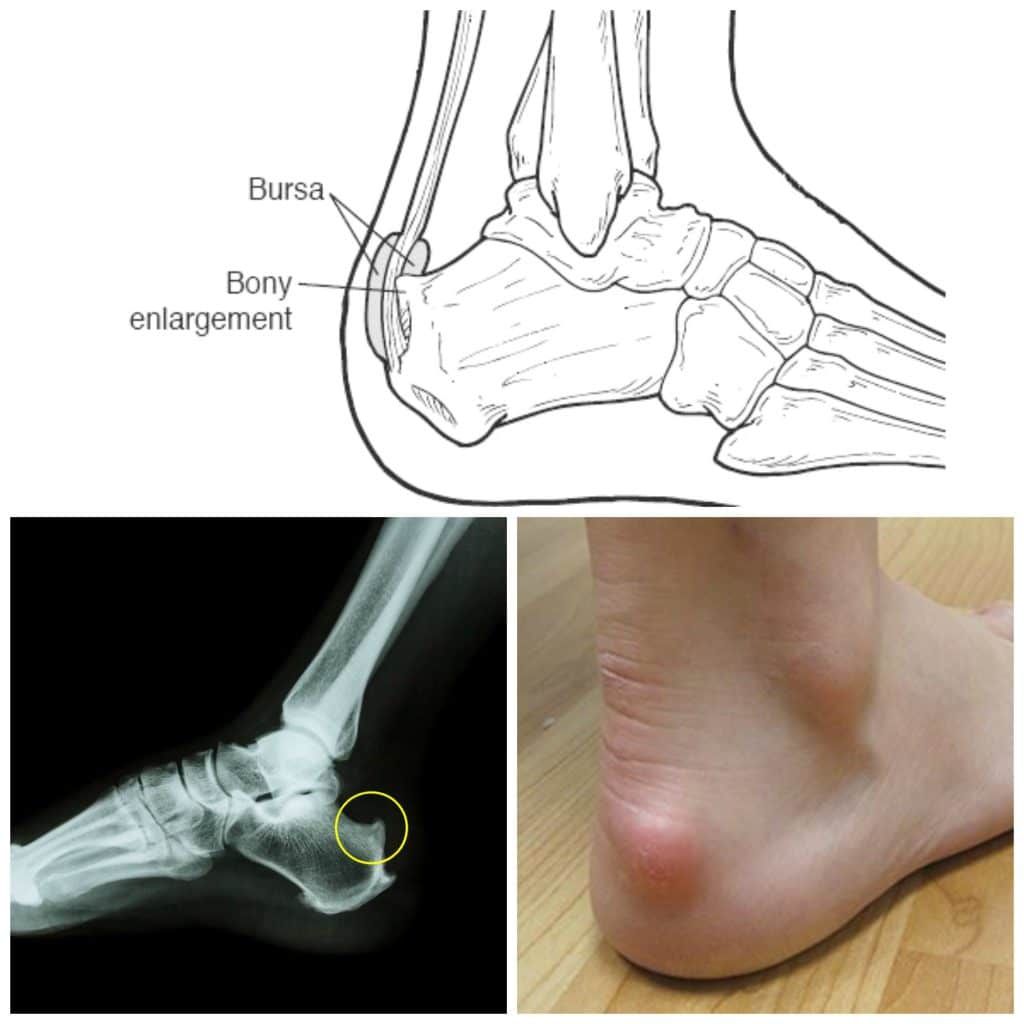
Para entender a Síndrome de Haglund, é importante conhecer um pouco sobre a anatomia do nosso calcanhar. É uma região complexa, mas vamos simplificar as principais partes envolvidas:
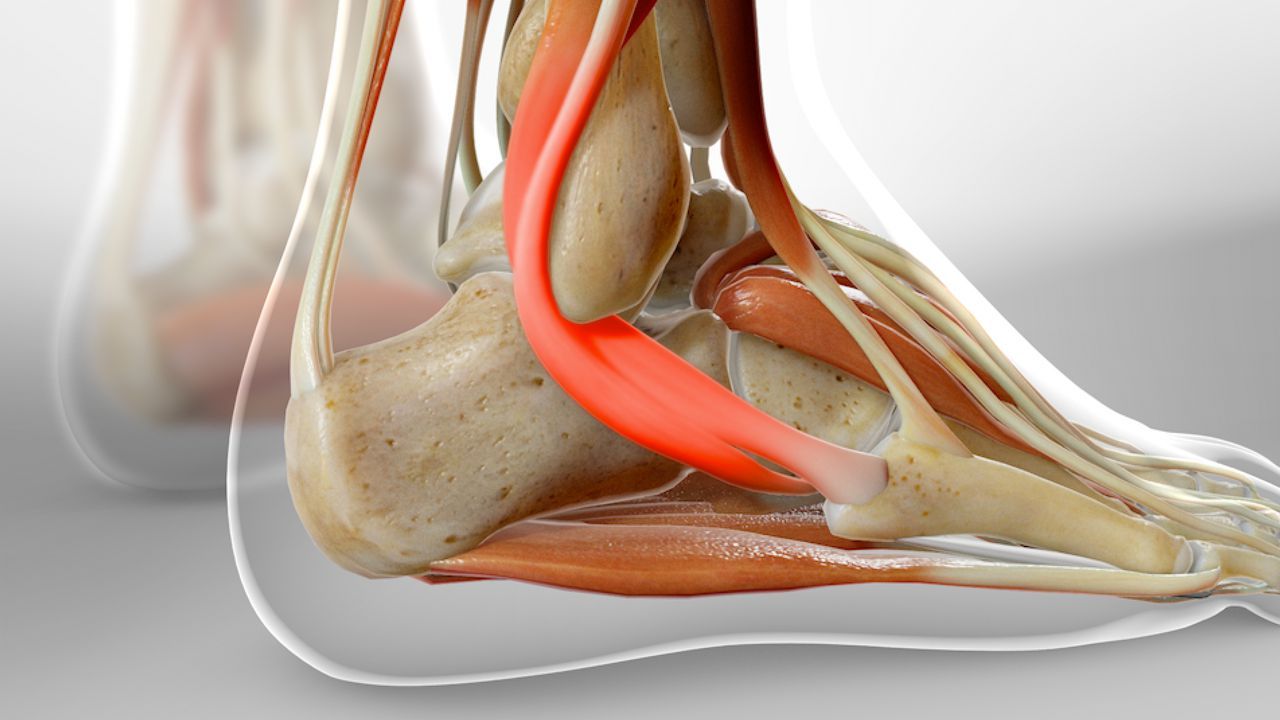
- Calcâneo: É o maior osso do pé e forma a base do calcanhar. Ele é o ponto de apoio principal quando caminhamos ou corremos.
- Tendão de Aquiles: Esse é o tendão mais forte e espesso do corpo humano. Ele conecta os músculos da panturrilha (gastrocnêmio e sóleo) à parte de trás do calcâneo. É essencial para atividades como caminhar, correr e pular.
- Bursa Retrocalcaneana: Imagine uma pequena "almofadinha" ou "bolsa" cheia de líquido. Essa é a bursa retrocalcaneana, localizada entre o tendão de Aquiles e o osso calcâneo. Sua função é reduzir o atrito e facilitar o deslizamento suave do tendão sobre o osso durante o movimento.
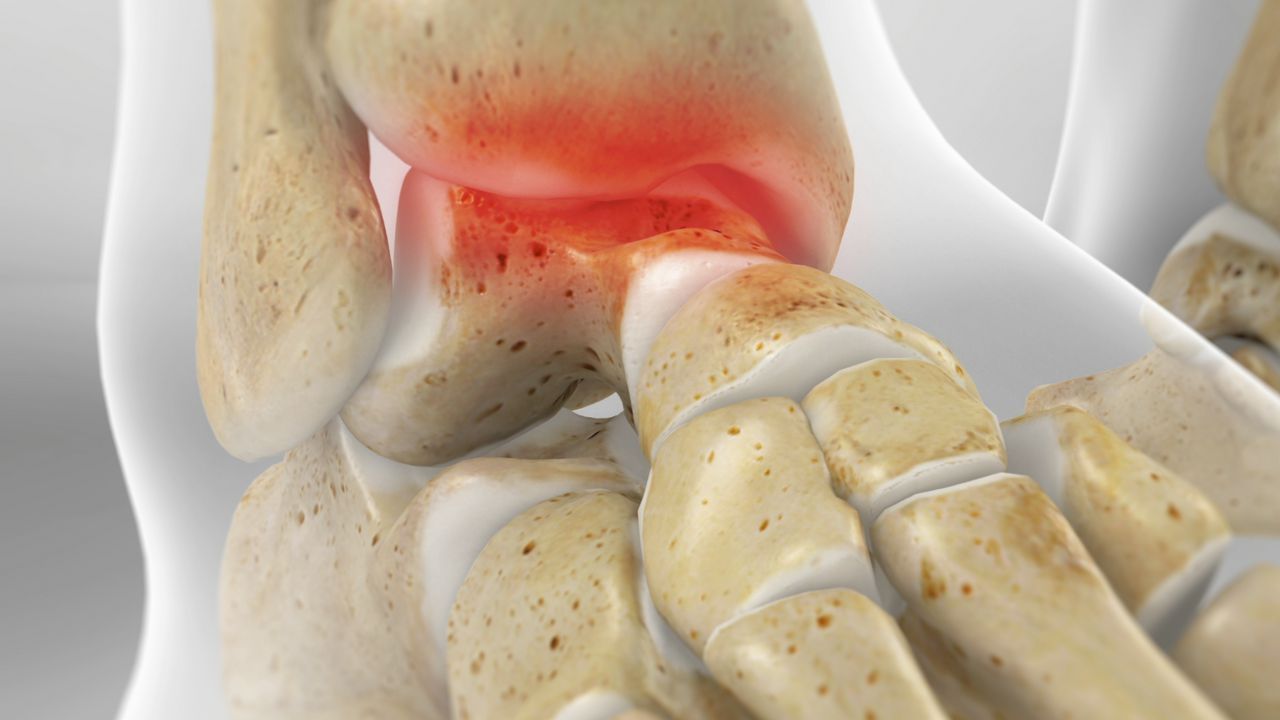
Na Síndrome de Haglund, a questão central é uma saliência óssea (uma espécie de "calo ósseo") que se forma na parte de trás e superior do calcâneo.
Essa saliência comprime o tendão de Aquiles e, principalmente, a bursa retrocalcaneana contra o calçado ou mesmo contra o próprio tendão, gerando inflamação, dor e, em casos crônicos, até danos ao tendão.
O Que Causa a Síndrome de Haglund?
A Síndrome de Haglund não tem uma única causa, mas sim um conjunto de fatores que contribuem para o seu desenvolvimento. Essencialmente, o problema surge do atrito contínuo e repetitivo entre a proeminência óssea no calcâneo e as estruturas vizinhas, como o tendão de Aquiles e a bursa retrocalcaneana. Esse atrito constante leva à inflamação e à dor.
Os principais motivos por trás desse atrito e da formação da proeminência óssea incluem:
- Fatores anatômicos: A própria estrutura do pé de uma pessoa pode predispor à síndrome. Algumas pessoas nascem com uma inclinação maior do osso calcâneo ou com um formato que favorece a formação dessa saliência.
- Mecânica do pé e da marcha: A forma como a pessoa pisa e caminha pode aumentar a pressão sobre a região do calcanhar.
- Uso de calçados inadequados: Esse é um dos fatores mais significativos. Sapatos que possuem um contraforte (a parte de trás do sapato que envolve o calcanhar) rígido e apertado, como sapatos sociais masculinos, patins ou certos tipos de tênis de corrida, podem pressionar constantemente a área, causando o atrito.
É importante ressaltar que não é uma condição que surge "do nada", mas sim resultado de uma combinação de fatores ao longo do tempo.
Quais são os Fatores de Risco para Desenvolver a Síndrome de Haglund?
Embora qualquer pessoa possa desenvolver a Síndrome de Haglund, alguns fatores aumentam as chances de isso acontecer:
- Tipo de calçado:
- Calçados com contraforte rígido: Sapatos sociais, botas, sapatos de salto alto com parte traseira rígida, e alguns tipos de tênis esportivos que apertam o calcanhar são grandes vilões.
- Sapatos novos ou mal amaciados: Podem causar atrito excessivo no início.
- Anatomia do pé:
- Pés cavos: Pessoas com um arco do pé mais elevado tendem a ter um calcanhar que se inclina mais para fora ao pisar, o que pode aumentar a pressão na parte de trás do calcâneo.
- Tendão de Aquiles tenso ou encurtado: Um tendão encurtado ou pouco flexível pode puxar o calcâneo para cima, exacerbando o atrito contra a proeminência óssea.
- Pés com varo: Condição onde o calcanhar se inclina para dentro, colocando mais pressão sobre o lado de fora do pé e, consequentemente, sobre o tendão de Aquiles.
- Atividade física:
- Corredores e atletas: Atividades que envolvem corrida, saltos ou movimentos repetitivos do tornozelo, especialmente em superfícies duras, podem aumentar a tensão no tendão de Aquiles e no calcanhar.
- Aumento repentino da intensidade: Treinar demais, muito rápido, sem a devida progressão, pode sobrecarregar a região.
- Hereditariedade: Há evidências de que a condição pode ter um componente genético, sendo mais comum em famílias onde outros membros também tiveram a síndrome.
Se você se encaixa em um ou mais desses fatores de risco e sente dor no calcanhar, é ainda mais importante buscar uma avaliação.
Como é Feito o Diagnóstico da Síndrome de Haglund?
O diagnóstico da Síndrome de Haglund é feito por um médico ortopedista, especialista em pé e tornozelo, e geralmente envolve uma combinação de etapas:
- Histórico Clínico Detalhado: O médico fará perguntas sobre seus sintomas, quando eles começaram, o que os piora ou melhora, seu histórico de atividades físicas, o tipo de calçados que você usa e se há alguma condição médica preexistente.
- Exame Físico Minucioso:O médico irá palpar a área dolorida, procurando por inchaço, sensibilidade, calor e a presença da protuberância óssea no calcanhar.
- Ele também avaliará a amplitude de movimento do seu tornozelo e a tensão do seu tendão de Aquiles.
- Observará a forma do seu pé e a sua marcha, procurando por desalinhamentos ou outras condições que possam contribuir para o problema.
- Exames de Imagem:
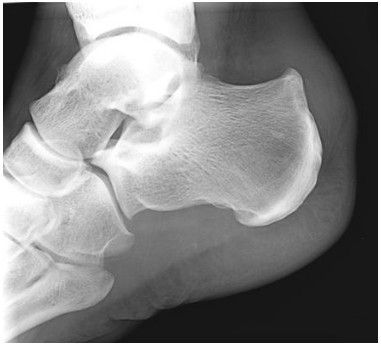
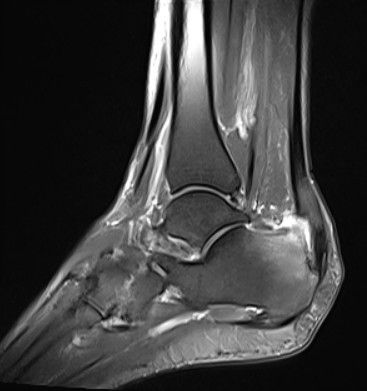
- Radiografia (Raio-X): É o exame mais importante e inicial. A radiografia lateral do pé permite ao médico visualizar a proeminência óssea no calcâneo (a deformidade de Haglund) e também avaliar a relação entre o osso e o tendão de Aquiles.
- Ressonância Magnética (RM): Embora não seja sempre necessária, a ressonância magnética pode ser solicitada em alguns casos. Ela é excelente para avaliar os tecidos moles, como o tendão de Aquiles e a bursa retrocalcaneana, mostrando se há inflamação (bursite) ou danos no tendão (tendinose, rupturas). É útil para descartar outras causas de dor no calcanhar.
- Baropodometria: Este exame avalia a distribuição das pressões plantares e a forma como você pisa. Embora não diagnostique a Síndrome de Haglund diretamente, a baropodometria pode revelar alterações na sua pisada que podem estar contribuindo para o problema ou que precisam ser corrigidas para um tratamento eficaz, como a prescrição de palmilhas personalizadas.
A combinação desses exames permite um diagnóstico preciso e a elaboração de um plano de tratamento adequado para cada caso.
Quais são as Opções de Tratamento para a Síndrome de Haglund?

O tratamento da Síndrome de Haglund geralmente começa com abordagens conservadoras, ou seja, sem cirurgia. A maioria dos pacientes responde bem a essas medidas. A cirurgia é considerada apenas quando o tratamento conservador não traz o alívio esperado após um período adequado.
Tratamento Conservador (Não Cirúrgico)
O objetivo é reduzir a inflamação, aliviar a dor e diminuir o atrito na área. As opções incluem:
- Repouso Relativo e Gelo: Reduzir ou modificar as atividades que pioram a dor e aplicar compressas de gelo na região afetada por 15-20 minutos, várias vezes ao dia, para diminuir a inflamação.
- Calçados Adequados: A medida mais simples e eficaz. É fundamental evitar calçados com contraforte rígido e apertado. Prefira sapatos abertos na parte de trás, mais macios ou com a parte traseira mais flexível.
- Medicamentos: Anti-inflamatórios não esteroides (AINEs), prescritos pelo médico, podem ajudar a reduzir a dor e a inflamação.
- Fisioterapia: Um programa de fisioterapia é crucial. Inclui:
- Alongamento do tendão de Aquiles: Exercícios específicos para aumentar a flexibilidade do tendão e dos músculos da panturrilha.
- Fortalecimento muscular: Exercícios para fortalecer os músculos do pé e da panturrilha, melhorando a estabilidade e a biomecânica.
- Modalidades: Uso de ultrassom, laser, ondas de choque ou outras terapias para auxiliar na recuperação e redução da dor.
- Palmilhas Ortopédicas Personalizadas: Podem ser indicadas para corrigir desequilíbrios biomecânicos, como pés cavos ou pronação excessiva, que podem contribuir para o atrito no calcanhar. Elas ajudam a redistribuir a pressão e o suporte nos pés.
- Injeções: Em alguns casos, o médico pode considerar injeções de corticosteroides na bursa para aliviar a inflamação. No entanto, o uso deve ser cauteloso devido ao risco de enfraquecimento ou ruptura do tendão de Aquiles se injetado diretamente nele.
Tratamento Cirúrgico
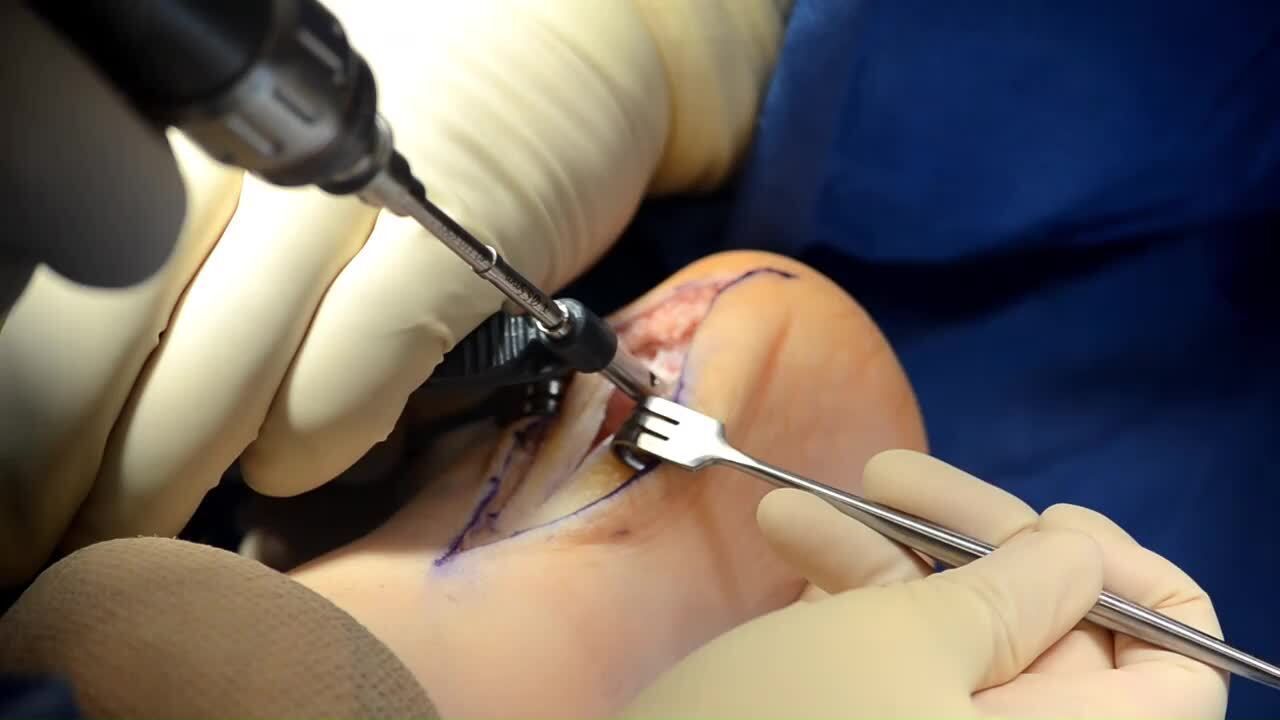
A cirurgia é uma opção para pacientes que não obtiveram melhora significativa com o tratamento conservador por pelo menos 6 a 12 meses, e quando a dor interfere significativamente na qualidade de vida. O objetivo principal é remover a proeminência óssea do calcâneo e, se necessário, tratar o tendão de Aquiles e a bursa inflamada.
As principais abordagens cirúrgicas incluem:
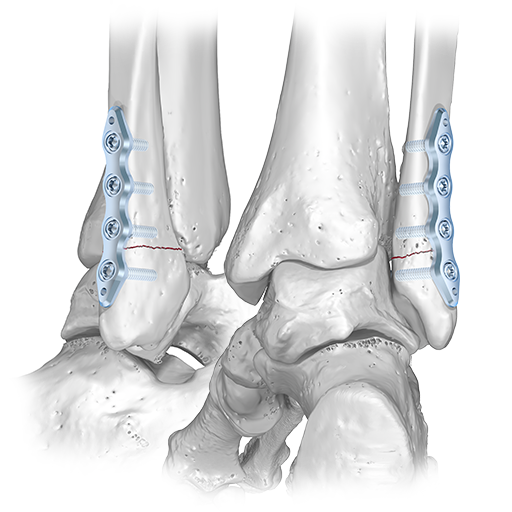
- Osteotomia do Calcâneo: Este é o procedimento mais comum para a Síndrome de Haglund. Consiste na remoção da parte proeminente do osso calcâneo que está causando o atrito com o tendão de Aquiles e a bursa. Ao retirar essa saliência óssea, reduz-se a pressão e a inflamação na região.
- Bursectomia: Se a bursa retrocalcaneana estiver muito inflamada e espessada, ela também é removida durante a cirurgia para aliviar a dor e a inflamação crônica.
Em Casos Mais Complexos: A Transposição do Tendão Flexor Longo do Hálux (FHL)
Em situações onde a Síndrome de Haglund causou um dano significativo ao tendão de Aquiles – como degeneração avançada (tendinose crônica) ou até mesmo pequenas rupturas – a simples remoção do osso pode não ser suficiente.
Nesses casos, pode ser necessária uma reconstrução ou reforço do tendão de Aquiles.
A transposição (ou transferência) do tendão flexor longo do hálux (FHL) é uma técnica cirúrgica avançada utilizada para auxiliar na reparação ou reforço do tendão de Aquiles danificado.
- O que é o tendão FHL? É um tendão forte e saudável que fica na parte de trás da perna e vai até o dedão do pé (hálux), sendo responsável por dobrar esse dedo. Ele é escolhido para a transposição por sua proximidade com o tendão de Aquiles, sua força e por ser um tendão "sacrificável", ou seja, sua remoção geralmente não causa perda significativa da função do dedão do pé ou grandes limitações ao paciente.
- Como é feita a transposição? O cirurgião libera parte do tendão FHL de sua inserção no dedão do pé e o reposiciona ou o "costura" no tendão de Aquiles danificado. Esse novo reforço ajuda a restaurar a força e a integridade do tendão de Aquiles, além de trazer um suprimento sanguíneo adicional para a área, o que pode auxiliar na cicatrização.
- Quando é indicada? Geralmente, é indicada em casos de Síndrome de Haglund com grande comprometimento do tendão de Aquiles, re-rupturas, ou quando a parte doente do tendão de Aquiles precisa ser removida, deixando um "buraco" ou área enfraquecida que necessita de reforço.
A decisão de realizar qualquer procedimento cirúrgico, incluindo a transposição do FHL, é tomada em conjunto pelo paciente e o médico especialista, após uma avaliação detalhada do caso, considerando a extensão da lesão, a gravidade dos sintomas e as expectativas de recuperação.
O Dr. Felipe Serzedello está apto a avaliar seu caso e discutir as técnicas mais adequadas para sua recuperação e bem-estar.
A Síndrome de Haglund Tem Cura? Como Gerenciar a Condição a Longo Prazo?

Sim, a Síndrome de Haglund tem tratamento e a maioria dos pacientes consegue ter uma vida normal e sem dor após o manejo adequado da condição. A "cura", neste caso, significa a eliminação dos sintomas, o retorno às atividades diárias e esportivas sem desconforto, e a prevenção de novas inflamações.
Para gerenciar a condição a longo prazo e evitar que a dor retorne, é fundamental seguir algumas diretrizes:
- Adesão ao tratamento: Concluir todo o programa de fisioterapia e seguir as orientações médicas é crucial. A melhora pode ser gradual, e a persistência é chave.
- Uso de calçados adequados: Esta é, talvez, a medida preventiva mais importante. Evite sapatos que pressionem a parte de trás do calcanhar. Opte por modelos com bom amortecimento e contraforte macio.
- Alongamento e fortalecimento contínuos: Manter uma rotina de alongamentos do tendão de Aquiles e fortalecimento da panturrilha ajuda a manter a flexibilidade e a estabilidade da região.
- Progressão gradual nas atividades: Se você pratica esportes, aumente a intensidade e o volume do treinamento de forma lenta e progressiva, dando tempo para o corpo se adaptar.
- Monitoramento da dor: Fique atento a qualquer sinal de retorno da dor. Ao primeiro sintoma, revise seus hábitos (especialmente calçados e nível de atividade) e, se a dor persistir, procure seu médico novamente.
Com um plano de tratamento individualizado e a adoção de hábitos saudáveis, é possível viver livre da dor da Síndrome de Haglund.
Quando Devo Procurar um Médico Especialista em Pé e Tornozelo?
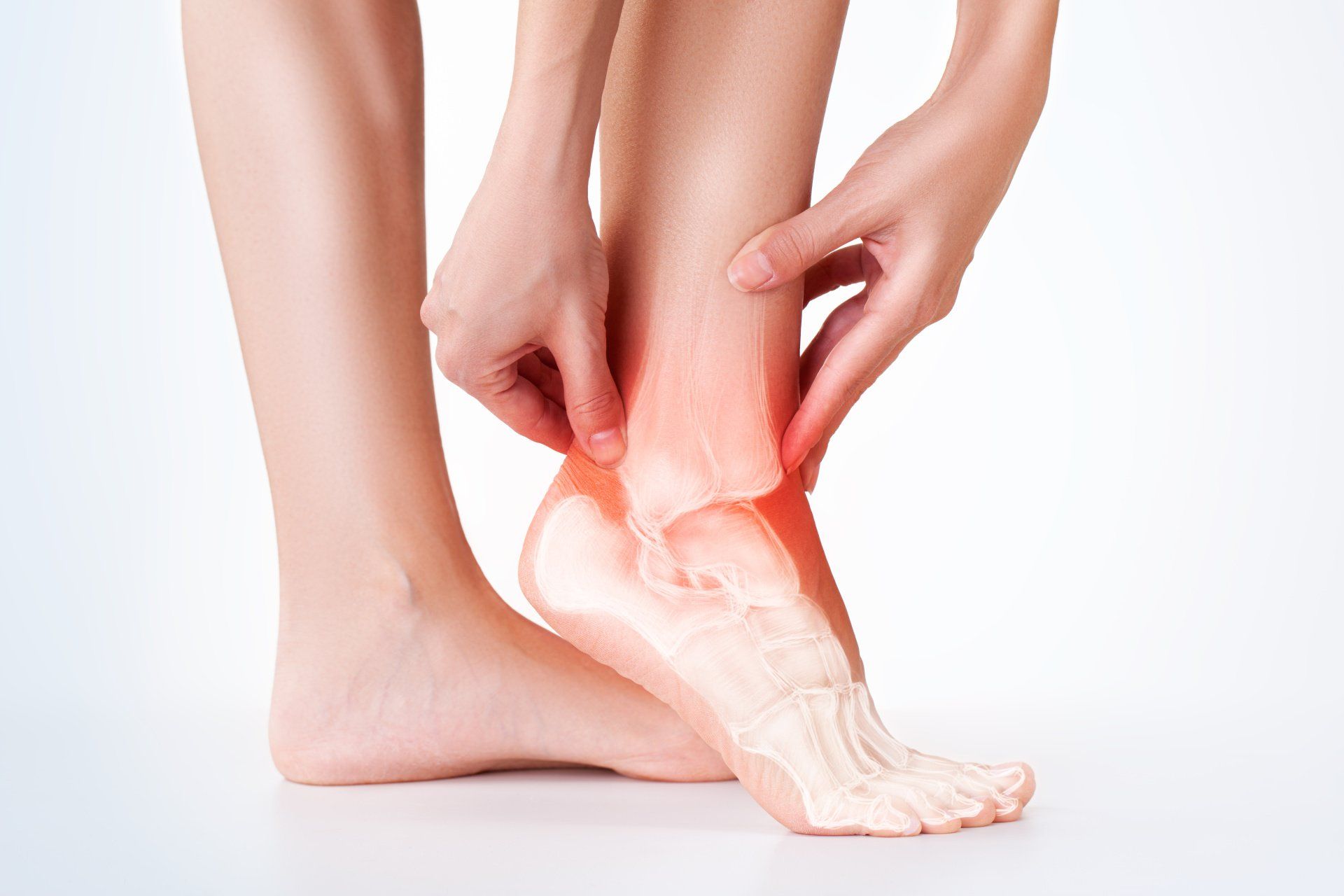
Se você está sentindo dor persistente na parte de trás do calcanhar, especialmente se ela se agrava com o uso de calçados ou atividades físicas, é fundamental procurar ajuda médica.
Não ignore os sintomas, pois o diagnóstico e tratamento precoces são essenciais para evitar que a condição se torne crônica e mais difícil de tratar.
Procure um médico ortopedista especialista em pé e tornozelo se:
- A dor no calcanhar não melhora com repouso e medidas simples.
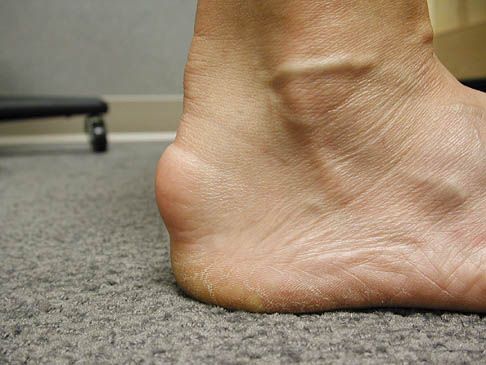
- Há inchaço, vermelhidão ou uma protuberância visível no calcanhar.
- A dor está interferindo nas suas atividades diárias ou na prática de esportes.
- Você sente dificuldade para caminhar ou apoiar o calcanhar.
Um
especialista poderá fazer o diagnóstico correto, diferenciar a Síndrome de Haglund de outras condições que causam dor no calcanhar (como fascite plantar ou tendinite do Aquiles) e indicar o tratamento mais adequado para o seu caso específico.
Dicas para Prevenir a Síndrome de Haglund

Prevenir é sempre o melhor remédio! Para reduzir o risco de desenvolver a Síndrome de Haglund ou de ter uma recorrência, considere as seguintes dicas:
- Escolha de calçados:
- Sempre opte por sapatos confortáveis, que não apertem a parte de trás do calcanhar.
- Evite sapatos com contrafortes muito rígidos ou com costuras que possam causar atrito.
- Se for praticar esportes, use tênis adequados para a sua modalidade, com bom amortecimento e suporte.
- Alongamento do tendão de Aquiles:
- Faça alongamentos suaves e regulares da panturrilha e do tendão de Aquiles, especialmente antes e depois de atividades físicas.
- Mantenha o alongamento por pelo menos 30 segundos, sem sentir dor, e repita 3-5 vezes.
- Aquecimento adequado:
- Antes de qualquer atividade física, dedique um tempo para um aquecimento gradual, preparando os músculos e tendões.
- Progressão gradual no exercício:
- Se você está começando um novo esporte ou aumentando a intensidade do treino, faça-o de forma progressiva, dando tempo para seu corpo se adaptar.
- Avaliação da sua pisada:
- Se você tem pés cavos ou sente que sua pisada não é ideal, considere uma avaliação com um especialista. Palmilhas ortopédicas podem ajudar a corrigir a biomecânica e prevenir o estresse excessivo no calcanhar.
- Mantenha um peso saudável:
- O excesso de peso aumenta a carga sobre os pés e tornozelos, o que pode contribuir para o desenvolvimento de várias condições, incluindo a Síndrome de Haglund.
Adotar essas práticas no seu dia a dia pode fazer uma grande diferença na saúde dos seus pés e calcanhares.
Conheça o Dr. Felipe Serzedello: Sua Especialidade em Pé e Tornozelo

O Dr. Felipe Serzedello é um ortopedista altamente qualificado, com ampla experiência e dedicação exclusiva ao tratamento das patologias do pé e tornozelo.
Seu foco está em oferecer um atendimento particular, humanizado, com consultas longas e personalizadas, para entender profundamente cada caso.
Além de sua expertise em cirurgias, o Dr. Felipe prioriza o bem-estar do paciente, buscando soluções eficazes e, sempre que possível, utilizando técnicas minimamente invasivas para uma recuperação mais rápida e menos dolorosa.
O Que Nossos Pacientes Dizem: Depoimentos de Quem Encontrou o Alívio
Agende Sua Consulta e Dê o Primeiro Passo para o Alívio!
Não deixe que a dor no calcanhar atrapalhe sua vida. O diagnóstico e tratamento precoces são a chave para uma recuperação eficaz.
Agende sua consulta com o Dr. Felipe Serzedello hoje mesmo!
Entre em contato pelo WhatsApp ou ligação para encontrar o melhor horário para você.
Cuide da saúde dos seus pés. Eles te levam longe!